Гиперплазия щитовидной железы
 Лечащие врачи: Эндокринолог
Лечащие врачи: ЭндокринологОбщие сведения
Щитовидная железа — это непарный орган эндокринной системы, расположенный на передней поверхности шеи. Железа состоит из двух долей и перешейка. Правая доля несколько крупнее левой и имеет обильное кровоснабжение, поэтому при патологических состояниях больше увеличивается в размерах. Железа состоит из фолликулов, продуцирующих гормоны, и соединительнотканной стромы. Имеет оболочку из соединительной ткани (капсулу). Это йодосодержащий орган, один грамм которого содержит 600 мкг этого микроэлемента. Основная функция железы — продукция йодированных и нейодированных гормонов. Йод щитовидной железы участвует в синтезе йодированных гормонов — тироксин (Т4) и трийодтиронин (Т3). К нейодированным относятся кальцитонин и соматостатин.
Необходимыми и обязательными компонентами для синтеза йодированных гормонов являются: йод и тирозин (аминокислота), которые поступают с пищевыми продуктами. Следовательно, адекватное поступление их в организм — важное условие для физиологического синтеза тиреоидных гормонов. Функция железы контролируется гипофизом. При недостатке йодсодержащих гормонов в крови (вследствие нехватки йода в рационе) гипофизом синтезируется тиреотропный гормон, который «заставляет» железу активно продуцировать гормоны, а возможно это за счет увеличения количества и размеров фолликулов (тироцитов) — структурных единиц органа, ответственных за синтез йодсодержащих гормонов.
Гиперплазия щитовидной железы — это патология щитовидной железы, собственно, симптом, означающий увеличение ее размеров, которое встречается при различных заболеваниях этого органа. Большинство заболеваний объединяется одним названием — зоб, под которым понимают увеличение щитовидной железы не злокачественного и не воспалительного характера. Увеличение железы при зобе бывает диффузным, когда равномерно увеличивается весь орган и очаговым, если в процесс вовлекаются только отдельные участки (из них могут в последствии образовываться узлы). Диффузное увеличение размеров щитовидной железы наблюдается при: диффузно-токсическом зобе, тиреоидите Риделя, тиреоидите де Кервена, диффузном эндемическом зобе, аутоиммунном тиреоидите и даже при гормонально-активных опухолях других органов.
Понятие «узловой зоб» — собирательное и применяется для очаговых поражений железы. Очаговая гиперплазия отмечается при узловом зобе, токсической аденоме, раке, узловом коллоидном зобе, хроническом тиреоидите, кисте, дермоиде, метастазах рака. У молодых пациентов на фоне йодного дефицита чаще встречается диффузное увеличение железы, в старшем возрасте — узловые образования.
Если наряду с диффузным увеличением железы в ней определяются и узлы, такой зоб называют смешанным. С изменением величины и формы железы изменяется ее функция, а это оказывает влияние на весь организм. Уточнить какая именно это патология можно только при УЗИ осмотре и исследовании функции железы, которая может быть нормальной, повышенной или пониженной. В связи с этим различают нетоксический диффузный зоб (код по мкб-10 E04.0), нетоксический одноузловой зоб (E04.1) и токсический — тиреотоксикоз с диффузным зобом (код E05.0).
Патогенез
Главным фактором развития диффузного зоба (нетоксического) является недостаток йода в организме. Это запускает каскад патологических реакций — снижение йода в самой железе, снижение уровня гормонов, повышение уровня ТТГ и активное стимулирующее его влияние на железу. На фоне гиперстимуляции развивается гипертрофия клеток. На первых этапах нормальная секреция гормонов достигается в результате перестройки ее функции — чтобы захватить большее количество йода, железа увеличивается в размерах и происходит это за счет увеличения количества (гиперплазии) клеток и увеличения их объема (гипертрофии). Таким образом, механизм развития всех йод дефицитных заболеваний железы связан со стимуляцией ее клеток (тироцитов), которые растут быстрее, чем другие клетки организма.
Происходит увеличение железы — диффузная гиперплазия щитовидной железы или диффузный эндемический зоб. Таким образом, диффузная гиперплазия рассматривается как компенсаторная реакция, которая направлена на поддержание концентрации гормонов на постоянном уровне в условиях недостатка йода. Компенсаторным механизмам удается нормализовать синтез гормонов и достичь эутиреоидного состояния. Данная форма увеличения железы отмечается чаще в молодом возрасте.
При ней гиперплазия охватывает всю железу равномерно. Поверхность органа гладкая, консистенция мягко-эластическая. Чаще процесс более выражен в правой доле. Увеличенная щитовидная железа 1 степени не определяется визуально, но при выполнении глотательных движений прощупывается перешеек. Особенностью гиперплазии этой степени является ее бессимптомное развитие и прогрессирование. Если заболевание не распознано вовремя и дефицит йода не восполняется, функциональная активность железы снижается (уменьшается уровень гормонов), скорость метаболизма в организме замедляется и развивается гипотиреоз.
Диффузный эндемический зоб — это предрасполагающий фактор для развития многих заболеваний железы (узловых и даже рака). Если говорить об эутиреоидном зобе, то узловая гиперплазия щитовидной железы — это следующая стадия процесса, ассоциированного с йодным дефицитом. Таким образом, патогенез узлового зоба является стадийным. Что это такое узловая форма? В измененной железе активно разрастающиеся группы клеток (фолликулов) образуют участки или «узлы», которые отличаются по строению от окружающей ткани. Узел редко бывает один, чаще образуется несколько образований, имеющих твердо-эластическую консистенцию.
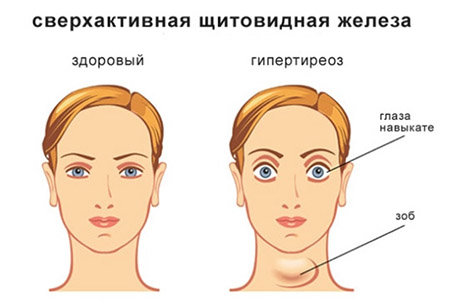
Узлы всегда имеют собственную капсулу и могут быть расположены глубоко в паренхиме органа, поэтому трудно прощупываются. Большинство узлов являются доброкачественными. В некоторых случаях образование узлов может происходить и без предшествующего диффузного увеличения.
Развитие автономии при узловом зобе тоже происходит последовательно — диффузный нетоксический зоб переходит в узловой нетоксический, затем возникает функциональная автономия железы, которая является основой развития узлового токсического зоба. Сформированные узлы начинают автономно захватывать йод и продуцировать гормоны независимо от воздействия тиреотропного гормона гипофиза. Полная автономия узлов в конечном счете проявляется токсическим зобом. Функция автономных тиреоцитов снижает уровень ТТГ и повышает уровень Т3 и Т4, что в клинике проявляется явными симптомами тиреотоксикоза. Поскольку формирование функциональной автономии растянуто во времени, йод индуцированный тиреотоксикоз развивается после 50 лет.
Смешанная форма зоба рассматривается как промежуточная стадия, при которой наряду с диффузной гиперплазией определяют и отдельные узлы. Бывают случаи, когда в одной доле обнаруживают диффузную гиперплазию, а в другой — узлы.
Классификация
Классификация 1994 г по степени увеличения железы:
- 0 ст. — зоб отсутствует;
- I ст. — зоб не виден при обычном положении больного, но пальпируется;
- II ст.- зоб пальпируется и виден при обычном положении пациента.
По форме эндемический и спорадический зоб делятся:
- Диффузный.
- Узловой.
- Смешанный.
По функциональному состоянию:
- Эутиреоидный (функция железы не нарушена).
- Гипертиреоидный (тиреотоксикоз — функция повышена).
- Гипотиреоидный (гипотиреоз — функция снижена).
Тиреотоксикоз и гипотиреоз по тяжести могут быть легкой, средней и тяжелой степени.
Причины
Выделяют целый ряд причин развития патологии щитовидной железы:
- Недостаточное потребление йода.
- Неблагополучные экологические условия проживания и работа на производстве с вредными условиями (ионизирующее излучение, пестициды, оксид углерода, хлорорганические вещества, сероводород, цианиды, нитриты, бензол).
- Недостаток и нарушение обмена эссенциальных микро- и макроэлементов (цинк, железа, селен, хром, магний), а также витамина А.
- Инфекционные и воспалительные поражения тканей железы.
- Употребление пищевых струмогенов.
- Аутоиммунные процессы эндокринной системы.
- Дефицит белкового питания.
- Опухолевые образования гипофиза или гипоталамуса.
- Инсулинорезистентность (инсулин является гормональным антагонистом тиреоидных гормонов) и увеличение концентрации факторов роста.
- Применение лекарственных струмогенных препаратов (антиретровирусные, иммунодепрессанты, Амиодарон, противосудорожные, Кордарон, препараты лития, Гепарин, Фенитоин, Холестирамин, глюкокортикоиды, Сульфат железа, психотропные препараты, сульфаниламидные препараты, нитраты, салицилаты, некоторые антибиотики).
- Гормональная перестройка во время беременности и период менопаузы (в группе риска оказываются женщины старше пятидесяти лет).
- Снижение иммунной защиты организма.
- Курение (у курильщиков отмечается эутиреоидная гиперплазия железы).
На первом месте стоит длительно существующий йододефицит. В 90% случаев заболеваний этого органа в той или иной степени обусловлены именно дефицитом йода, который вынуждает щитовидную железу увеличиваться в размерах. Большинство заболеваний можно предотвратить нормализацией его потребления. Данное состояние характерно для эндемического зоба, который развивается у лиц, проживающих в регионах эндемичных по зобу. В зависимости от распространенности зоба различают спорадический и эндемический. Он считается эндемическим, если в регионе частота зоба составляет более 5%.
Питание со сниженным содержанием витамина А (содержится в печени, яйцах, печени трески, сыра, сливочном масле, твороге, цельном молоке, икре рыб) нарушает структуру тиреоглобулина и в конечном счете образование гормонов. Плохое питание и белковое голодание увеличивают риск зоба особенно у детей и беременных женщин.
Йоддефицитные заболевания могут быть следствием дисбаланса связанных с йодом макро- и микроэлементов. Селен — составная часть фермента, отвечающего за преобразование Т4 в Т3 в органах. Его дефицит влечет недостаток данного фермента и незавершенность процесса обмена йода. Если взять цинк, то он влияет на секрецию тироидстимулирующего гормона. У части больных одновременно выявляется дефицит меди или нарушение соотношения цинк-медь. Исследованием минералограмм (по волосу) доказана связь между активностью функции железы и содержанием хрома. Бром, медь, железо, кобальт участвуют в преобразовании фенилаланина в тирозин. В тоже время, другие микро- и макроэлементы молибден, кальций, фтор, фосфора, калий и свинец нарушают преобразование Т4 вТ3.
Что касается наследственной предрасположенности, то генетические дефекты синтеза гормонов реализовываются только при наличии внешнего фактора — дефицита йода. Легкий или умеренный йодный дефицит может не привести к развитию зоба даже при генетической предрасположенности, так как дефицит будет компенсироваться эффективной функцией всех систем, участвующих в синтезе гормонов. При тяжелом дефиците йода даже активизация компенсаторных процессов не может предотвратить увеличение щитовидной железы даже у лиц, не имеющих предрасположенности.
Гойтрогены или струмогены — это соединения, попадающие в организм с пищей и нарушающие различными механизмами нормальное функционирование железы. К ним относятся вещества гойтрины, флавоноиды (ресвератрол, катехины зеленого чая), глютен, изотиоцианаты крестоцветных (брокколи, горчица, цветная капуста, брюссельская, репа), соевые изофлавоны. Способы обработки соевых бобов (варка на пару, ферментация) уменьшают гойтрогенную активность изофлавоноидов, а йод и селен уменьшают негативное действие гойтрогенов.
Симптомы
Клиническая картина зависит от степени увеличения щитовидной железы и состояния ее функции. Зоб (диффузный или узловой) небольших размеров не беспокоит пациента. Большинство больных, у которых выявлена гиперплазия щитовидной железы 1 степени при легком и умеренном йододефиците в среде находятся в эутиреоидном состоянии — функция не нарушена и жалоб нет. Их состояние не требует лечения, а только динамического наблюдения. При тяжелой йодной недостаточности зоб достигает гигантских размеров и появляются жалобы на чувство сдавления шеи, затруднение дыхания (особенно лежа) и глотания. В дальнейшем симптомы могут варьировать в зависимости от изменения функции железы.
Диффузный и узловой токсический зоб
Они протекают с повышенным образованием гормонов и проявляются разнообразными симптомами со стороны многих органов и систем. У больных появляются повышенная возбудимость, плохой сон, нервозность, тахикардия, боли в сердце, поносы или частый кашицеобразный стул, потеря веса при нормальном аппетите. Все это свидетельствует о повышении метаболизма в организме под влиянием повышенного количества гормонов. Противоположные жалобы будут отмечаться при гипотиреозе.
Гипотиреоз
Это состояние вызывается длительным недостатком гормонов железы или снижением их эффекта в тканях. У таких больных появляется слабость, быстрая утомляемость, потливость, нарушения сна, отечность, прибавка веса, головные боли. Важное проявление гипотиреоза — депрессивное состояние. Больных беспокоит рассеянность внимания, беспокойство и ощущение грусти. Это объясняется тем, что мозговая ткань чувствительна к недостатку гормонов, поэтому даже небольшое снижение Т4 отражается функциях мозга — ухудшается память и внимание.
Анализы и диагностика
При беседе с больным выясняют место проживания (выявляют эндемический и спорадический зоб) и сферу его трудовой деятельности для уточнения вредного воздействия на организм. Простой метод выявления патологии — это осмотр шеи и пальпация щитовидной железы. Осмотр выявляет наличие зоба и его величину (степень увеличения). По изменению плотности ткани можно заподозрить наличие узловых образований и определить их размер. Однако, узловой зоб сложно выявить физикально — пальпацией определяются узлы только у 48% больных.
Для подтверждения увеличения железы и наличия узловых образований проводится ультразвуковое исследование органа. УЗИ дает возможность:
- точно определить размеры;
- рассчитать объем органа;
- массу;
- увидеть узловые образования;
- изучить кровоснабжение.
Безусловными преимуществами данного исследования являются: неинвазивный характер, возможность неоднократного повторения и отсутствие лучевой нагрузки. Для скрининга узлового зоба используют УЗИ в динамике. При диффузном зобе отслеживают эффективность лечения по уменьшению размеров железы. Объем здоровой железы у взрослого составляет 15,3 см3 (по методу Brun). Основным в диагностике данного заболевания является определение уровня гормонов.
Гормоны щитовидной железы, норма и патология
Исследование гормонов (Т3, Т4, ТТГ) позволяет установить функцию железы и сделать заключение о наличии эутиреоидного состояния — функция не нарушена, гипотиреоидного — функция снижена и гипертиреоидного — функция повышена. Также заподозрить состояния, не связанные с патологией щитовидной железы. Регуляция синтеза гормонов железой осуществляется через гипоталамо-гипофизарную систему. В гипоталамусе секретируется гормон тиреолиберин, который стимулирует выработку гипофизом тиреотропного гормона, непосредственно влияющего на выработку гормонов железой. То есть, тиреотропный гормон (ТТГ) — главный стимулятор биосинтеза и секреции гормонов Т3 и Т4. Эти гормоны присутствуют в крови в свободной и в связанной форме, но гормональную активность и диагностическую ценность имеют только свободные Т3 и Т4, а связанные с белками крови тиреоидные гормоны инертны.
Норма общего Т3 для взрослых до 60 лет составляет 1,4-2,80 нмоль/л, старше 60 лет — 1,25-2,55 нмоль/л, свободного Т3 3,4-8,0 пмоль/л. Уровень общего Т4 для взрослых до 60лет составляет 64-150 нмоль/л, а свободного — 10-26 пмоль/л.
Свободный Т3 — это продукт превращения Т4 в печени. Анализ свободной фракции выявляет этапы развития гипотиреоза и позволяет назначить адекватное лечение (высокий его уровень является показанием к постоянному приему L-тироксина или других препаратов тироксина).
При гипотиреозе вследствие усиления превращения тироксина (Т4) в трийодтиронин (Т3) концентрация свободного Т4 уменьшается, а свободного Т3 может поддерживаться длительное время в норме, вплоть до тяжелого гипотиреоза. При диффузном токсическом зобе свободный Т3 может повышаться на фоне нормального Т4 (это Т3-токсикоз). Считается, что низкий уровеньТ3 при норме Т4 не подтверждает диагноз гипотиреоза, поскольку такие показатели бывают при голодании или тяжелых нетиреоидных заболеваниях. Также при диагностике патологии железы стоит учитывать, что высокие дозы салицилатов, НПВС, фуросемида повышают уровень Т3 и Т4.
Нормальный уровень ТТГ для взрослых составляет 0,4–4,0 мМЕ/л. Определение этого гормона более информативно, чем уровня гормонов Т3 и Т4. Позволяет судить о функциональном состоянии железы и ее взаимосвязи гипоталамусом и гипофизом. При нормальных показателях ТТГ и свободного Т4 делается заключение, что функция железы не нарушена.
При повышенном содержании Т3 и Т4 угнетается продукция ТТГ аденогипофизом и наоборот. Поэтому, если уровень тиреотропного гормона увеличивается или уменьшается, это расценивается как патология. ТТГ стимулирует не только выработку основных йодсодержащих гормонов, но и увеличение фолликулов. При увеличении ТТГ происходит увеличение размеров железы (диффузный зоб).
Бывают случаи, когда ТТГ повышен или понижен, а Т3 и Т4 в пределах нормы, тогда ставится диагноз «субклинический гипотиреоз» (в первом случае) или «субклинический гипертиреоз» (во втором). При подозрении на тиреотоксикоз нужно обязательно исследовать все три гормона – ТТГ, свободные Т4 и Т3.
Если снижен уровень ТТГ, но определяются нормальные концентрации Т4 и Т3, это субклинический тиреотоксикоз. Манифестный тиреотоксикоз характеризуется снижением ТТГ при повышенном уровне Т4 и Т3. Иногда отмечается изолированная форма тиреотоксикоза, при котором повышается только уровень Т3. Если концентрация ТТГ снижена, а повышен Т3 — это Т3-индуцированный гипертиреоз.
При гипотиреозе нет необходимости исследовать уровень Т3 — основными показателями являются ТТГ и Т4. При гипотиреозе уровень ТТГ больше 10 мМЕ/л (иногда может достигать 1000 мМЕ/л). Если ТТГ в переделах 4-10 мМЕ/л при нормальном Т4, то ставится диагноз «субклинический гипотиреоз», а при сниженном Т4 — явный гипотиреоз. При повышении ТТГ и Т4 и признаках гипертиреоза можно заподозрить ТТГ- секретирующую аденому гипофиза или резистентность гипофиза к тиреоидным гормонам.
Сложная ситуация складывается, если ТТГ находится в пределах нормы. Если при этом Т4 снижен и есть признаки гипотиреоза, этот говорит о центральном гипотиреозе. Также нужно проанализировать Т3. Если этот гормон снижен, то это нетиреоидная патология. Если Т3 повышен, это говорит о недостатке йода в организме.
Резюмируя, можно сказать, что уровень ТТГ повышается при:
- гипотиреозе (первичном и вторичном);
- аденоме гипофиза;
- подостром тиреоидите;
- тиротропиноме;
- синдроме нерегулируемой секреции ТТГ;
- надпочечниковой недостаточности;
- синдроме резистентности к тиреоидным гормонам;
- при опухолях легкого (эктопическая секреция);
- тяжелых психических и соматических заболеваниях;
- гестозе (преэклампсии);
- отравлении свинцом;
- гемодиализе.
Уровень ТТГ может снижаться при:
- токсическом зобе;
- Т3-токсикозе;
- тиреотоксической аденоме;
- латентном тиреотоксикозе;
- гипертиреозе беременных;
- травме гипофиза;
- послеродовом некрозе гипофиза;
- тиреотоксикозе при аутоиммунном тиреоидите;
- самолечении препаратами Т4;
- психологическом стрессе и голодании.
В диагностике аутоиммунных заболеваний имеет значение определения антител к тиреопероксидазе (ТПО) и антител к ТТГ. Диагностическое значение имеет только высокий титр атТПО (больше 250 МЕ/мл). Их исследование назначается только при первичном установлении диагноза аутоимунного заболевания, а не для оценки эффективности лечения и тяжести течения. АтТПО выявляют у 95% пациентов с аутоиммунным тиреоидином и у 85% с болезнью Грейвса. Высокие титры атТПО говорят о процессе иммуногенного разрушения железы, снижении ее гормонпродуцирующей функции и развитии гипотиреоза.
Лечение
При наличии увеличения щитовидной железы прежде всего исключается аутоиммунный тиреоидит и назначается консервативная терапия.
Диффузный нетоксический зоб
Возможны следующие варианты лечения:
- препаратами йода;
- левотироксином;
- комбинированное применение препаратов йода и левотироксина.
Учитывая то, что наиболее частой причиной диффузного нетоксического зоба является йододефицит, лечение начинают с препаратов йода. Данная форма зоба хорошо поддается лечению одними препаратами йода. Лечение должно быть длительным, а использование препаратов йода выгодно с фармакоэкономической точки зрения.
 Применение данных препаратов показано и в случае узлового эндемического зоба. Это предотвращает рост узлов, образование новых узлов и препятствует развитию функциональной автономии железы. Препараты йода назначают и больным, которые перенесли операцию удаления узлового образования. Данные средства рекомендуются беременным и кормящим, детям, подросткам.
Применение данных препаратов показано и в случае узлового эндемического зоба. Это предотвращает рост узлов, образование новых узлов и препятствует развитию функциональной автономии железы. Препараты йода назначают и больным, которые перенесли операцию удаления узлового образования. Данные средства рекомендуются беременным и кормящим, детям, подросткам.
Дети принимают Йодомарин 100 мкг/сут, а взрослые — 200 мкг/сут. Возможен также прием таблеток Микройодида. Препараты назначаются курсом не менее полугода. Если за это время происходит значительное уменьшение размеров железы, нужно продолжить прием препаратов в профилактической дозе (детям 50 мкг, а взрослым 100 мкг в день) чтобы не допустить рецидив зоба.
Если при динамическом наблюдении нет уменьшения объема железы, назначаются препараты левотироксина натрия (L-тироксин, Эутирокс).
Цель применения левотироксина при диффузном эутиреоидном зобе — удерживать ТТГ в пределах нормы. Обычно это происходит при дозе 100-150 мкг. Из недостатков такой терапии можно отметить необходимость подбора дозы и проведение частых гормональных исследований для этого, имеется риск медикаментозного тиреотоксикоза при неправильно подобранной дозе. После отмены препарата имеется вероятность рецидива зоба.
Комбинированная терапия включает 200 мкг йода и 100 мкг левотироксина натрия. Лечение проводят до нормализации размеров железы. УЗИ контроль проводят каждые полгода. После нормализации размеров больных переводят на переходят на длительный прием Йодомарина 100-200 мкг в день, что является физиологической нормой йода. Такая доза не опасна для больных с гипертрофической формой аутоиммунного тиреоидита.
Основное преимущество комбинированного лечения — быстрое уменьшение размеров за счет L-тироксина и отсутствие синдрома отмены, поскольку в схему включен йод (он предотвращает снижение содержания йода в самой железе, которое возникает при монотерапии L-тироксином). Возможно последовательное назначение: L-тироксина, а затем препарат йода.
Фармацевтической промышленностью выпускаются комбинированные препараты, содержащие 100 мкг левотироксина натрия и 100 мкг калия йодида — препарат Йодтирокс (Merck KGaA Германия). Такое лечение имеет преимущества в том, что больному нужно принимать только одну комбинированную таблетку.
Диффузный токсический зоб
Проблемой медикаментозного лечения токсического зоба является риск рецидивов после прекращения лечения. Рецидив тиреотоксикоза проявляется повышением уровня Т3 или снижением ТТГ. Наличие большого зоба и преимущественная секреция Т3 свидетельствуют о плохом прогнозе заболевания.
В лечении данной формы заболевания применяют:
- консервативный метод;
- лечение радиоактивным йодом (131I);
- хирургическое лечение.
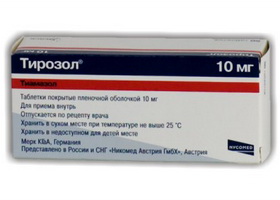 Для консервативного лечения гипертиреоза применяют: Мерказолил, Тиамазол, Тирозол (Мерк КГаА, Германия), Метизол, Эспа-Карб. Их механизм действия состоит в подавлении действия тиреоидной пероксидазы, подавлении окисления йода и йодирования тиреоглобулина. В итоге прекращается синтез гормонов и исчезают симптомы тиреотоксикоза.
Для консервативного лечения гипертиреоза применяют: Мерказолил, Тиамазол, Тирозол (Мерк КГаА, Германия), Метизол, Эспа-Карб. Их механизм действия состоит в подавлении действия тиреоидной пероксидазы, подавлении окисления йода и йодирования тиреоглобулина. В итоге прекращается синтез гормонов и исчезают симптомы тиреотоксикоза.
Лечение Тирозолом начинают с 20-40 мг/в сутки. При достижении эутиреоидного состояния дозу уменьшают и больной принимает не более 5-10 мг. Всю суточную дозу принимают принимать один раз, поскольку препарат кумулирует в клетках железы. Продолжительность его действия 24 часа. Для успешного лечения курс терапии должен быть 12-18 месяцев для достижения длительной ремиссии. Если у пациента сохраняется эутиреоидное состояние полгода после отмены этих препаратов, то можно предполагать, что ремиссия и дальше будет продолжаться.
Гипотиреоз
При данном состоянии единственным лечением является заместительная терапия препаратами левотироксина.
 Бюджетное учреждение
Бюджетное учреждение